起搏动态 | 吴圣杰摘译——植入型心律转复除颤器一级预防的程控:指南一致性和临床预后

植入型心律转复除颤器(ICD)能有效降低致命性心律失常患者的死亡风险。然而,逐渐增加的证据表明8-40%的患者经历过不必要ICD的治疗,对于非持续性室速(VT)、室上速(SVT)、房颤或噪声干扰等导致的电击,可能会增加致残率和死亡率。
临床研究证实可通过延长诊断时间和增加识别频率来减少不恰当的电击。通过改进技术,如提高SVT的鉴别和减少过感知,也可避免不必要ICD治疗。一项包含7687名患者的荟萃分析中,与常规设置比较,减少ICD治疗使全因死亡率降低30%,这主要得益于不恰当电击减少了50%。但其中1例死亡可能与ICD治疗不及时相关。这也提示我们在减少ICD放电与ICD及时治疗之间做好权衡。
HRS/EHRA/APHRS/SOLAECE在2015年起草了一份关于优化ICD设置和测试的专家共识,并在2019年根据临床试验进行了更新。本研究旨在1)评估真实世界中ICD用于一级预防的情况,及与上述共识的一致性。2)比较符合及不符合共识设置的两组患者的ICD治疗率及死亡率。
研究方法
研究人群
连续入选2014年1月至2016年12月期间在密歇根大学、密歇根州立大学和密西西比大学医学中心3家因一级预防首次植入ICD或CRT-D的成年患者。排除随访时间少于3个月或缺少初始ICD设置数据的患者。研究人员对3个中心数据进行盲法的回顾和分析。本研究经各中心理论审查委员会批准。
数据收集及定义
通过回顾医疗记录,收集基线特征、植入数据及临床预后、治疗、死亡等随访数据。根据ICD初始设定是否符合2016年HRS/EHRA/APHRS/SOLAECE专家共识及2019更新建议,人群分为:与指南一致性组(GC)和非指南一致性组(NGC)。
指南一致组标准为:
1) 心动过速诊断时间设定为持续6秒或30个心动周期以上。心室率≥250 bpm时(快速率治疗选项),允许2.5秒的检测持续时间,在30个间隔不可设定时,可允许24个检测间隔。
2) 心动过速治疗区最低识别频率设定在185-200 bpm之间。
3) 需开启室上速和室速的鉴别,除非完全性房室传导阻滞。
4) ATP治疗在所有室性心动过速检测区域均需开启。
非指南一致性组(NGC)定义为具有不同于指南建议的ICD程控设置。
研究结果
研究人群
831名患者入选,其中59名患者因缺乏初始程控数据或随访时间不足而排除,最终入选772患者。患者平均年龄63.3±13.8岁,男性占66.1%。GC组258例(33.4%),NGC组514例(66.6%),平均随访时间为2.0±0.9年。相比GC组,NGC组年龄大(64.8±13.7 vs 60.3±13.5,P值<0.01),随访时间长(2.1 + 0.92年vs 1.9 + 0.9岁,P值<0.01), 抗血小板药物使用率低(53.9%比66.3%,P值<0.01),ARB药物使用率低(18.5%vs 25.2%,P值0.03),其余两组无差异。
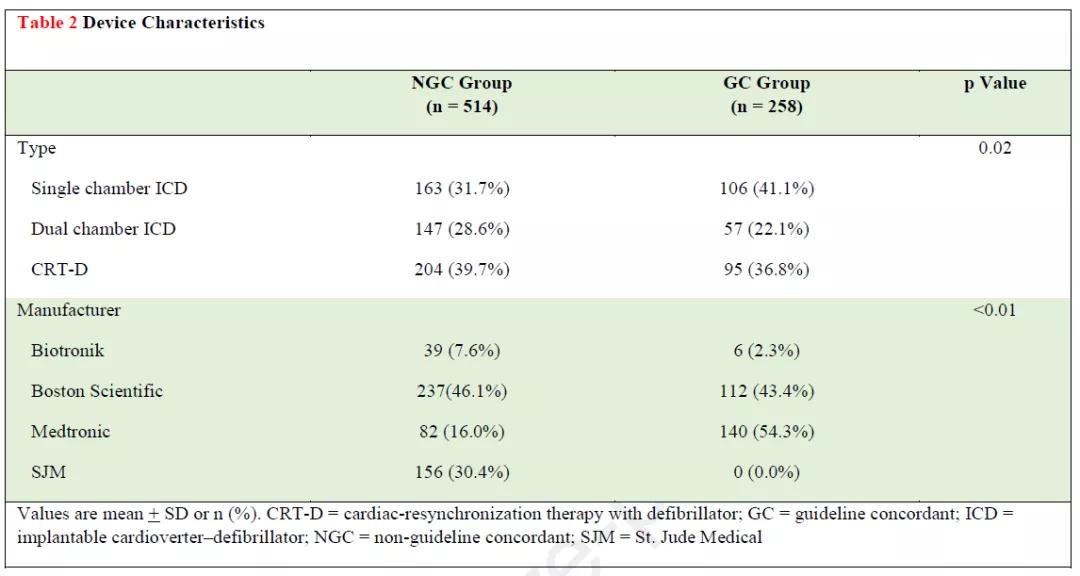
(表2)提示两组的起搏器类型及制造商有统计学差异(p值分别为0.02和p值<0.01)。设置与指南一致的比例,百多力13.3%(6/45)、波科32.1%(112/349),美敦力63.6%(140/222),圣犹达0%(0/156)。
表2 植入设备特征
ICD治疗与死亡率
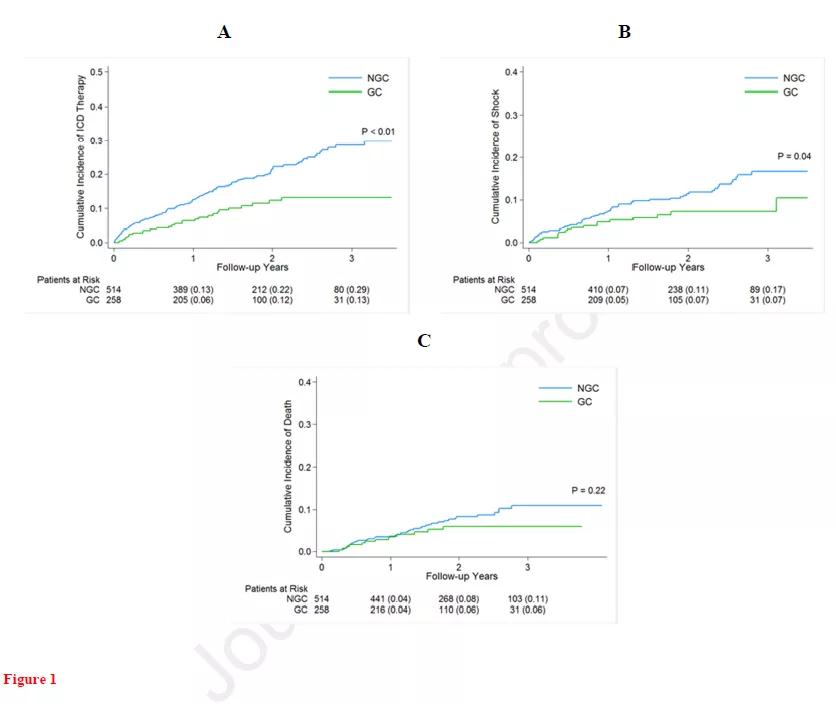
772例患者中,137例(17.7%)接受ICD治疗(ATP或电击除颤),78例(10.1%)为ICD电击,54例(7.0%)死亡(表3)。单因素分析显示,GC组、女性和糖尿病病人ICD治疗率较低。GC组、女性和有PCI史病人发生ICD电击的风险也相对较低。与波科相比,植入美敦力ICD治疗率较低。多变量Cox回归分析(表4)显示,相比NGC组,GC组ICD治疗减少53%,ICD电击减少50%。女性人群ICD治疗和电击的风险分别降低了38%和61%。SVT病史人群具有更高的ICD治疗率。但制造商不是ICD治疗或ICD电击的独立风险因素。Kaplan-Meier生存曲线(图1)显示,相比NGC组,GC组3年的ICD治疗率(13%比29%,P<0.01)和ICD电击率(7%比17%,P<0.04)显著降低。两组3年死亡率无显著性差异(6%比11%,P=0.22)。
表3 ICD治疗与患者死亡
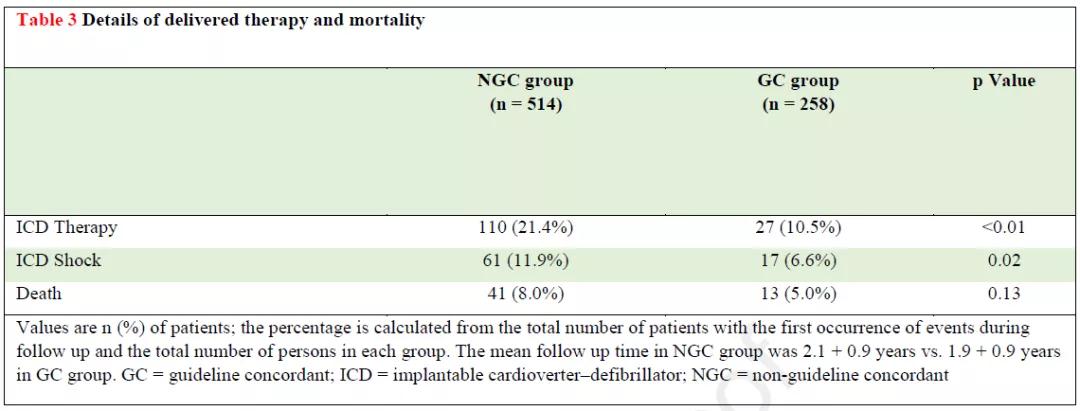
表4 ICD治疗与放电的多因素Cox回归分析
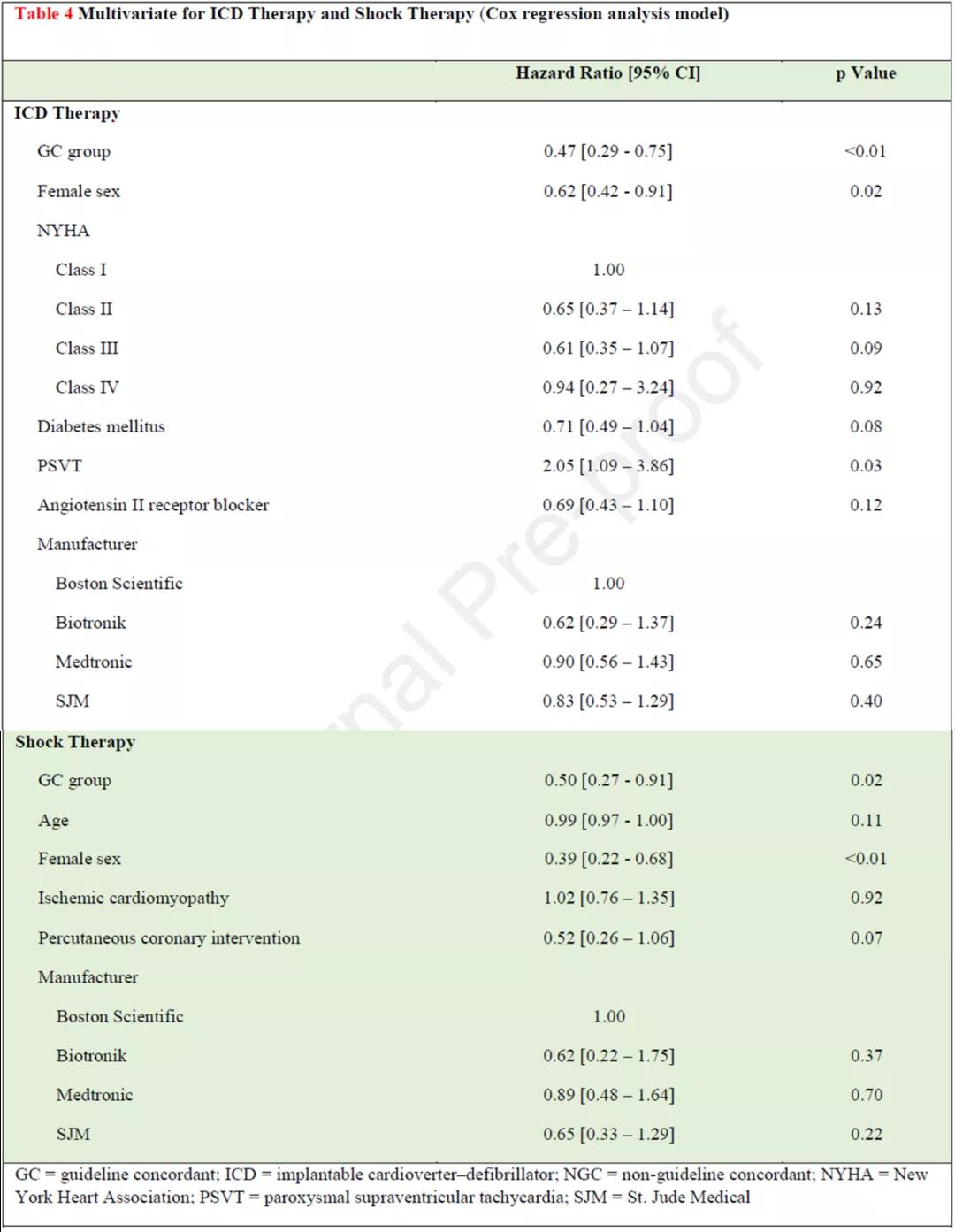
图1 累积终点事件的K-M曲线图
研究局限性
本研究是一项非随机的回顾性研究,参与者数量有限。ICD参数的设置是基于医生的判断,而非随机的,故NGC组患者的参数设置具有高度的异质性。这些因素可能会影响研究的结果。由于首次ICD治疗后参数设置可能会发生变化,并且这些变化会对预后产生影响,故未对后续的ICD治疗进行评估,无法评价相关的长期预后。同时,制造商们各自不同的算法可能影响室性心律失常和SVT的识别。CRT-D患者占入选人群的38.7%,LVEF的改善可能影响后续ICD治疗。GC组事件数和死亡人数较少,统计效力不足。本研究也未对单腔ICD患者ICD治疗是否合适做出推断。但无论如何,GC组ICD治疗和电击的发生率显著降低,且死亡率无明显差异。本研究仅限于有一级预防ICD指征的患者,其结果不适用于有二级预防ICD指征的患者。
结论
仅三分之一的受试者按照2015HRS/EHRA/APHRS/SOLAECE植入型心律转复除颤器程控及测试优化专家共识和2019更新版本进行ICD设置。遵循共识进行ICD参数设置,能有效减少ICD治疗和电击,但并不增加中期随访死亡率。

摘译自:Ananwattanasuk T, Tanawuttiwat T, Chokesuwattanaskul R, Lathkar-Pradhan S, Barham W, Oral H, Thakur RK, Jongnarangsin K, Programming Implantable Cardioverter Defibrillator in Primary Prevention: Guideline concordance and Outcomes, Heart Rhythm (2020), DOI: https://doi.org/10.1016/j.hrthm.2020.02.004